يمثل استخدام الذكاء الاصطناعي في التصوير الطبي طفرة هائلة لدمح التكنولوجيا في لرعاية الصحية، ولا هذا الدمج في التصوير الطبي مجرد تقدم تقني، بل نقلة نوعية في تحسين خطط التشخيص العلاج حيث يتم الاستفادة من الذكاء الاصطناعي في الكشف المبكر عن الأمراض من خلال تقنيات التصوير الطبي المتقدمة، في هذا المقال سوف نناقش هذا الدور وكيف يؤثر على تحسين الرعاية الصحية.
أهمية الذكاء الاصطناعي في الكشف المبكر عن الأمراض
لا نبالغ عندما نتحدث عن أهمية الذكاء الاصطناعي في الرعاية الصحية والتصوير الطبي، فهو يتجاوز مجرد تحسين جودة الصور وسرعة معالجتها بل تجاوزت قدرات الذكاء الاصطناعي في التصوير الطبي من مجرد التشخيص إلى المساعدة في الكشف المبكر عن الأمراض، فلم يعد يقتصر الأمر على صور أسرع وأوضح فحسب، بل يشمل أيضًا إنقاذ الأرواح من خلال التدخل المبكر وتقديم خيارات علاج مخصصة.
لهذه التطورات أثرها على الرعاية الصحية، لا سيما في مجالات مثل الأورام والأعصاب، حيث يعد التشخيص الدقيق وفي الوقت المناسب أمرًا بالغ الأهمية، وبشكل أكثر تحديدًا، فقد ثبت أن هذه التطورات قد تزيد بشكل كبير عدد المرضى الذين يخضعون للفحص، مما عزز ليس فقط نتائج المرضى وسلامتهم، بل أيضًا الإنتاجية والفعالية من حيث التكلفة.
إمكانات الذكاء الاصطناعي في التصوير الطبي
لتقنيات الذكاء الاصطناعي تأثير متعدد الجوانب على التصوير الطبي، فهي تحسن دقة التشخيص، وتقلل الأخطاء البشرية، وتتيح الكشف المبكر عن الأمراض ، مما يحسن مستوى رعاية المرضى، يمكن استخدام الذكاء الاصطناعي بطرق مختلفة كثيرة لتحسين التصوير الطبي.
يمكن تحقيق كامل إمكاناته من خلال الاستخدام الفعال لخوارزميات التعلم الآلي والتعلم العميق، وقد بدأ الذكاء الاصطناعي يلعب دورًا محوريًا في تحسين تقنيات التصوير الطبي.
تحسينات الذكاء الاصطناعي في التصوير الطبي
- من أبرز الجوانب تحسين جودة الصورة، تستطيع خوارزميات الذكاء الاصطناعي تحليل كميات هائلة من بيانات التصوير من خلال تعلم تمييز الأنماط الدقيقة والشذوذات التي قد لا تراها العين البشرية، وقد مهدت زيادة دقة ووضوح هذه الصور الطريق لتشخيصات أكثر دقة، مثل القدرة على اكتشاف الكسور.
- سرعة معالجة الصور مجالاً آخر يُحدث فيه الذكاء الاصطناعي تأثيراً كبيراً في الكشف المبكر عن الأمراض، ففي الماضي، كان تحليل الصور الطبية يستغرق وقتاً طويلاً مما يؤثر على وقت التشخيص والعلاج.
- بفضل قدرته على معالجة وتحليل مجموعات البيانات الضخمة بسرعة ، يُقلل الذكاء الاصطناعي بشكل كبير من الوقت اللازم لتحليل الصور الطبية، ونتيجةً لذلك، يُمكن لأنظمة الذكاء الاصطناعي الآن تحليل وإنشاء صور معقدة في وقتٍ أقل بكثير من الوقت الذي تستغرقه الطرق التقليدية، مما يُسرع عملية التشخيص.
- من خلال دمج خوارزميات التعلم العميق، يمكن للذكاء الاصطناعي تحديد الأنماط المرتبطة بأمراض محددة، مما يجعله أداة هائلة في الكشف المبكر عن الأمراض وتشخيصها، لذلك، من خلال تحليل الصور المتقدم، يمكن للذكاء الاصطناعي اكتشاف التشوهات، مثل الأورام، في مرحلة مبكرة، وتحسين تجربة العديد من المرضى بشكل ملحوظ.
- يقوم الذكاء الاصطناعي بدور كبير في الطب الشخصي والرعاية الصحية الوقائية، فمن خلال تحليل بيانات التصوير الطبي إلى جانب التاريخ الطبي للمريض، يُمكن للذكاء الاصطناعي توفير معلومات تشخيصية شخصية، مما يُمهد الطريق لخطط علاج أكثر تخصيصًا.
أهم تطبيقات الذكاء الاصطناعي في التصوير الطبي
تُؤثر التطبيقات الحالية للذكاء الاصطناعي في التصوير الطبي بشكل كبير على مجالات مثل الأشعة والأورام والأعصاب، ومن خلال الاستفادة من الذكاء الاصطناعي، يُمكن للأخصائيين الطبيين العاملين في هذه المجالات تحسين دقة وكفاءة العديد من التشخيصات وعلاج الحالات الطبية بنجاح أكبر، كما تُظهر هذه المجالات الثلاثة كيف تحسن تطبيقات الذكاء الاصطناعي في التصوير الطبي طرق التشخيص والعلاج الحالية، بل تفتح آفاقًا جديدة في الطب الشخصي، بدءًا من تحسين دقة التشخيص في الأشعة، وصولًا إلى المساعدة في الكشف المبكر عن الخلايا السرطانية والأمراض العصبية، مما يُثبت أهمية الذكاء الاصطناعي في قطاع الرعاية الصحية، وفيما يلي أهم المجالات التي تستفيد من الذكاء الاصطناعي في الكشف المبكر عن الأمراض.
1- مجال الأشعة
في مجال الأشعة، على سبيل المثال، يُستخدم الذكاء الاصطناعي بشكل رئيسي لتحديد التشوهات في فحوصات التصوير، تستطيع خوارزميات الذكاء الاصطناعي المطبقة على التصوير المقطعي المحوسب (CT) والتصوير بالرنين المغناطيسي (MRI Images) تحديد وتجزئة مناطق الاهتمام بسرعة في فحوصات الرئة والكبد والدماغ.
2- الكشف عن الأورام السرطانية
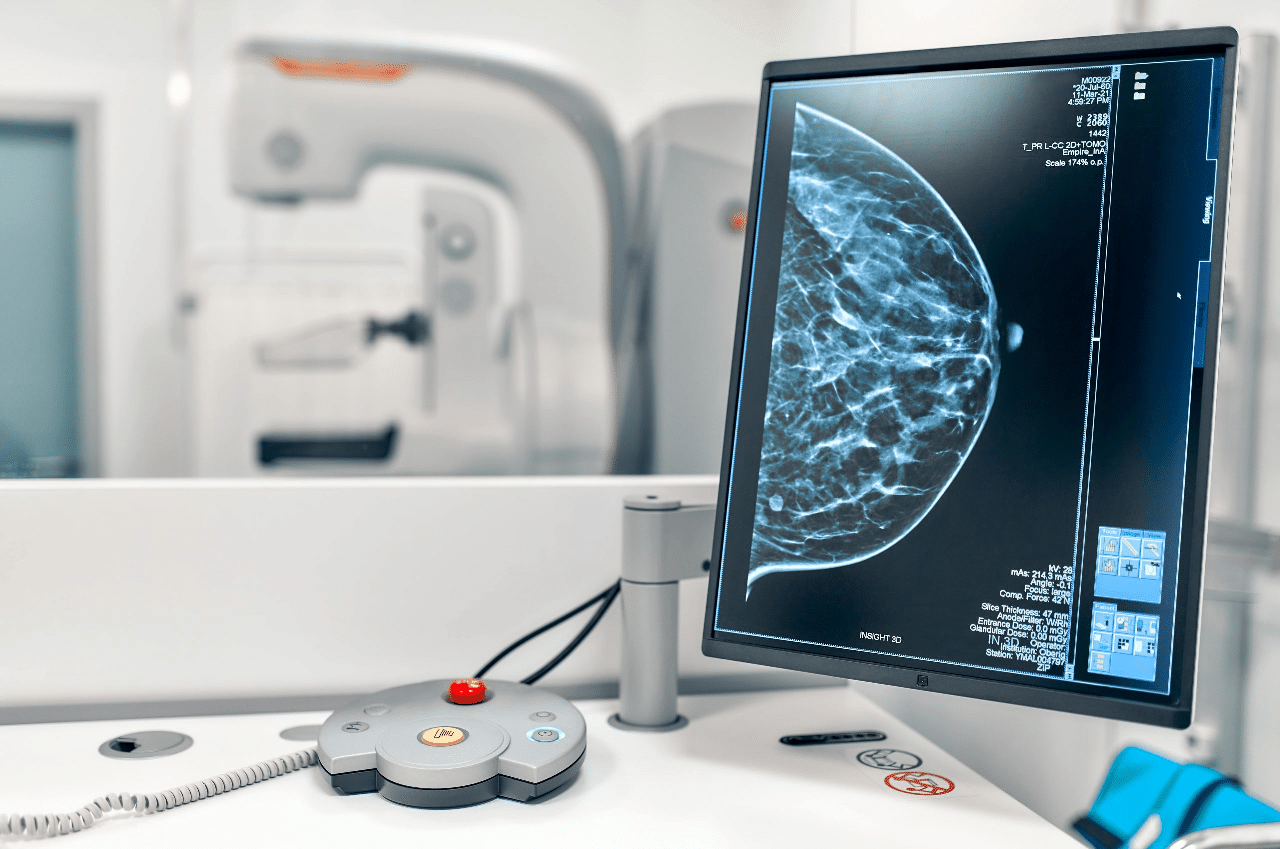
تجدر الإشارة بشكل خاص إلى دور الذكاء الاصطناعي في تصوير الأورام، فهو يساعد في الكشف عن الأورام السرطانية ومراقبتها، مما يحسن دقة فحوصات سرطان الثدي، على سبيل المثال، استُخدمت تقنية التعلم العميق للذكاء الاصطناعي لتحليل صور الثدي الشعاعية، والتمييز بين الأورام الخبيثة والحميدة بدقة عالية.
3- علم الأعصاب
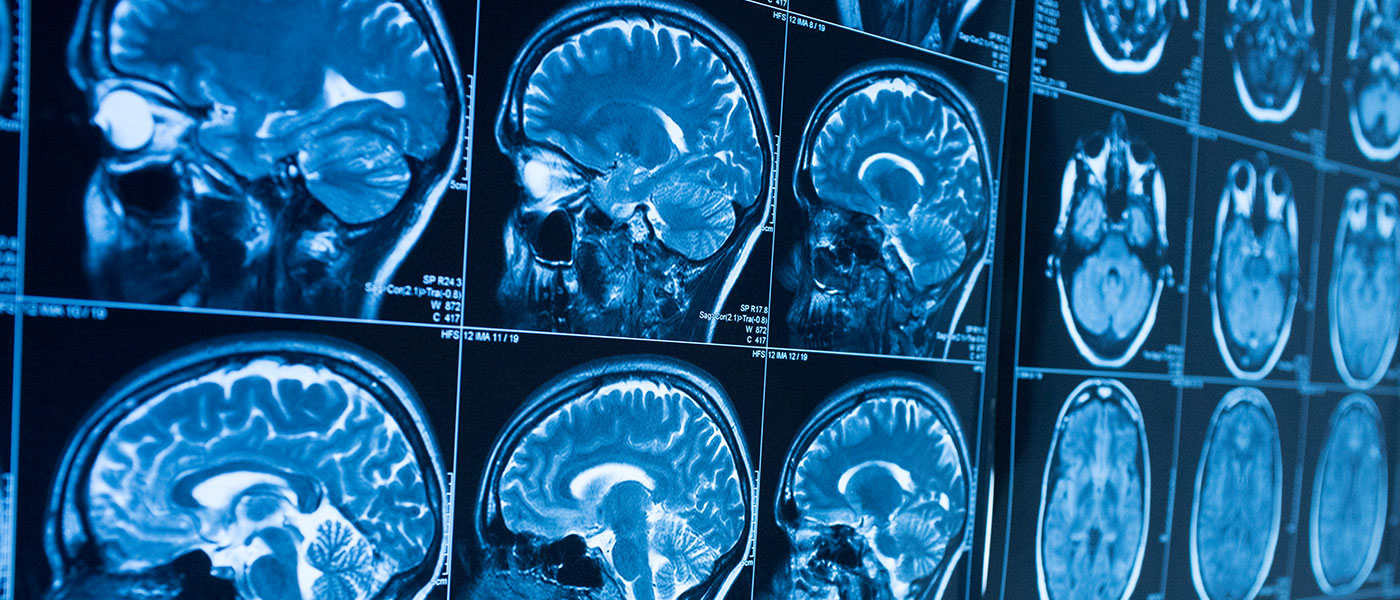
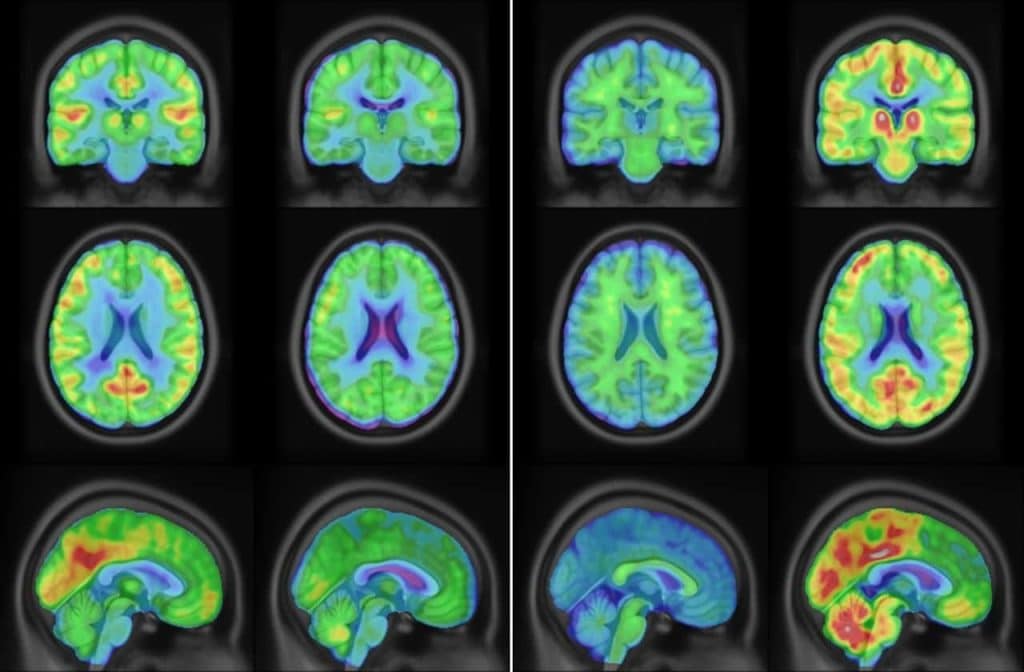
في علم الأعصاب، يُحسن الذكاء الاصطناعي تحليل صور الدماغ لحالات مثل السكتة الدماغية، ومرض الزهايمر، وأورام الدماغ، تستطيع خوارزميات الذكاء الاصطناعي اكتشاف التغيرات الطفيفة في أنسجة الدماغ، مما يسمح بالتدخل والعلاج المبكر، ومن الأمثلة الثاقبة استخدام الذكاء الاصطناعي في التصوير الموزون بالانتشار، وهو نوع من التصوير بالرنين المغناطيسي، لتحديد المناطق المصابة بالسكتة الدماغية في الدماغ بسرعة.
تأثير الذكاء الاصطناعي على دقة التشخيص
أدى دمج الذكاء الاصطناعي في تحليلات التصوير الطبي إلى تحسين دقة التشخيص بشكل ملحوظ، فهو يقلل من الخطأ البشري ويُحسن الكشف عن الأمراض في مراحلها المبكرة، يعيد هذا التحول نحو أساليب التشخيص والتصوير الطبي المعززة بالذكاء الاصطناعي تشكيل مشهد تكنولوجيا التصوير الطبي والطب الدقيق، فيما يلي أهم هذه التأثيرات.
أولاً: تحسن تشخيص الحالات الطبية المختلفة
بفضل قدرتها على التعلم من مجموعات بيانات ضخمة، أظهرت خوارزميات الذكاء الاصطناعي تحسناً ملحوظاً في تحديد وتشخيص الحالات الطبية، على سبيل المثال، يمكن للذكاء الاصطناعي أن يُضاهي، بل ويتفوق، دقة أخصائيي الأشعة في جسم الإنسان في اكتشاف أمراض مثل الالتهاب الرئوي في صور الأشعة السينية للصدر، يُعد هذا المستوى من الدقة بالغ الأهمية في الحالات التي يؤثر فيها الكشف المبكر بشكل كبير على نتائج العلاج الطبي.
ثانيًا: تقليل الأخطاء البشرية
الميزة الرئيسية الثانية للذكاء الاصطناعي في التصوير الطبي هي اتساقه، مما يقلل بشكل كبير من الخطأ البشري، فعلى عكس فني الأشعة البشري الذي قد يتأثر بالتعب أو الحكم الشخصي، توفر أنظمة الذكاء الاصطناعي تحليلات متسقة، ويمكن أن يقلل دعم الذكاء الاصطناعي من أخطاء التشخيص في تصوير الثدي بالأشعة السينية لسرطان الثدي، مما يحسن من دقة التشخيص.
ثالثًا: الكشف المبكر عن الأمراض
يُعد الكشف المبكر عن الأمراض أمرًا بالغ الأهمية لفعالية العلاج، وقد بدأ الذكاء الاصطناعي يلعب دورًا هامًا في هذا المجال، على سبيل المثال، كان للذكاء الاصطناعي دور أساسي في الكشف المبكر عن اعتلال الشبكية السكري، وهي حالة قد تؤدي إلى العمى إذا تُركت دون علاج، يُمكن لتحليل صور الشبكية باستخدام الذكاء الاصطناعي اكتشاف هذه الحالة بدقة عالية، وغالبًا قبل ظهور أي أعراض على جسم المريض.
التحديات والاعتبارات الأخلاقية
رغم الإمكانيات الكبيرة للذكاء الاصطناعي في قطاع الرعاية الصحية وتقنيات التصوير الطبي، إلا أنه يواجه مجموعة من التحديات والمخاوف التي تبطئ من مدى انتشاره وتتمثل هذه التحديات في:
1- خصوصية البيانات
التحدي الأول الذي يؤثر على الذكاء الاصطناعي هو القلق بشأن خصوصية البيانات، تتطلب أنظمة الذكاء الاصطناعي الوصول إلى مجموعات بيانات ضخمة من صور المرضى، مما يثير مخاوف كبيرة بشأن الخصوصية، يُعد ضمان سرية وأمن هذه البيانات الحساسة أمرًا بالغ الأهمية، يجب على مؤسسات الرعاية الصحية الالتزام بلوائح صارمة لحماية البيانات، إذ يُعد ضمان سرية وأمن هذه البيانات الحساسة أمرًا بالغ الأهمية.
2- التكلفة المرتفعة
تمصل تكلفة دمج الذكاء الاصطناعي في تقنيات التصوير القياسية الحالية عائق كبير يحول دون استخدامه، قد يكون اقتناء برامج الذكاء الاصطناعي، بالإضافة إلى تحديثات الأجهزة اللازمة، مكلفًا للغاية بالنسبة للعديد من مؤسسات الرعاية الصحية وتحديدًا المؤسسات الحكومية.
3- تدريب الكوادر الطبية
لكي ينجح استخدام الذكاء الاصطناعي في التصوير الطبي، يتطلب الأمر أيضًا تدريبًا متخصصًا لمتخصصي الرعاية الصحية، يجب تثقيف أخصائيي الأشعة والفنيين حول كيفية تفسير نتائج الذكاء الاصطناعي ودمجها في عمليات اتخاذ القرارات السريرية.
4- التحديات التقنية
تمثل التحديات التقنية، مثل تكامل البيانات وتحيزات الخوارزميات، تحديات كبيرة، قد يكون دمج الذكاء الاصطناعي مع أنظمة تكنولوجيا المعلومات الصحية الحالية معقدًا ويتطلب توافقًا سلسًا، ولمعالجة هذا، يجب تدريب أنظمة الذكاء الاصطناعي على مجموعات بيانات متنوعة وشاملة، وإخضاعها لعمليات تحقق دقيقة لضمان دقتها ونزاهتها.
من الضروري التأكد من شفافية الأنظمة المدعومة بالذكاء الاصطناعي في عمليات اتخاذ القرار، وتحديد الجهة المسؤولة عن نتائج هذه القرارات، كما يجب وضع أطر تنظيمية لضمان الاستخدام الآمن والفعّال للذكاء الاصطناعي في المجال الطبي، وينبغي أن تعالج هذه الأطر قضايا مثل:
- التحقق من صلاحية الخوارزميات.
- اعتمادها رسميًا.
- إدارة التحيزات المحتملة داخل الأنظمة.
في الختام، من المهم الإشارة إلى أن دمج الذكاء الاصطناعي في التصوير الطبي ليس مجرد تقدم تقني، بل هو نقلة نوعية واعدة تُعيد تعريف التشخيص وتخطيط العلاج، وقد شمل الأثر الإيجابي لدمج الذكاء الاصطناعي في آلية التصوير الطبي ليس فقط المرضى وأصحاب العيادات الطبية والكوادر الطبية، بل أيضاً كل من يتطلع إلى نظام رعاية صحية أكثر كفاءة وخالٍ من الأخطاء.