يعتبر التنظير التألقي من أهم التقنيات في مجال التصوير الطبي الحديث، حيث يتيح للأطباء والمختصين رؤية الهياكل الداخلية للجسم في وقتها الحقيقي، لقد أحدث التنظير التألقي ثورة في أساليب التشخيص والإجراءات التدخلية في مجال الطب، مما ساهم في تحسين دقة التشخيص وتوجيه العلاجات بشكل أكثر فعالية. لذا سنتناول في هذا المقال المفصل آلية عمل التنظير التألقي وتطبيقاته وفوائده والمخاطر المرتبطة به، مع استعراض أحدث التطورات التي يشهدها هذا المجال الحيوي في الهندسة الطبية.
ما هو التنظير التألقي؟
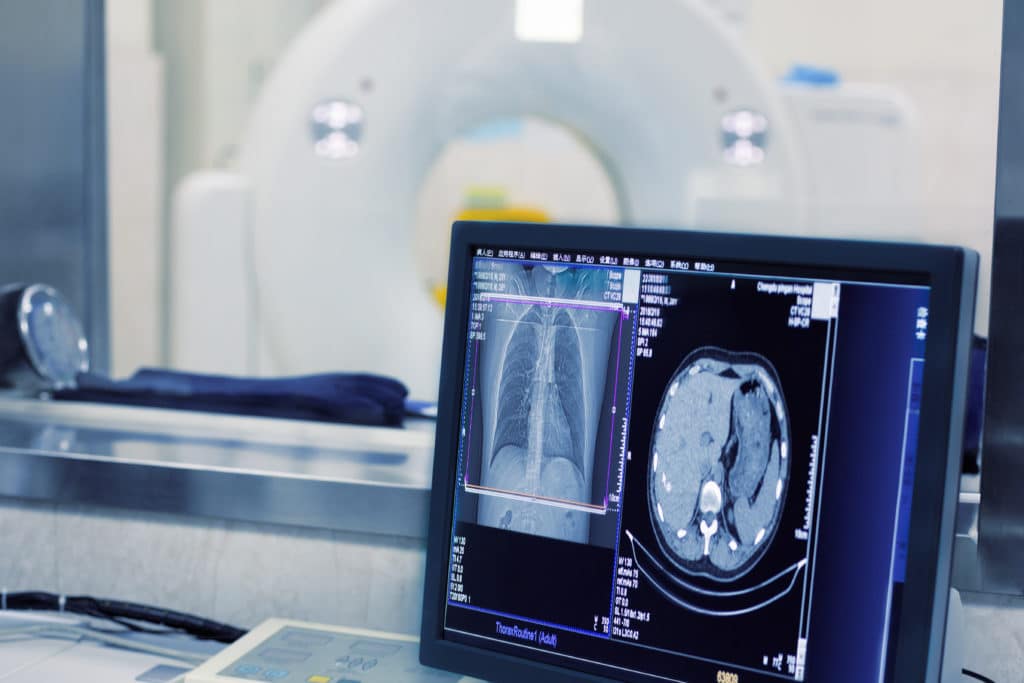
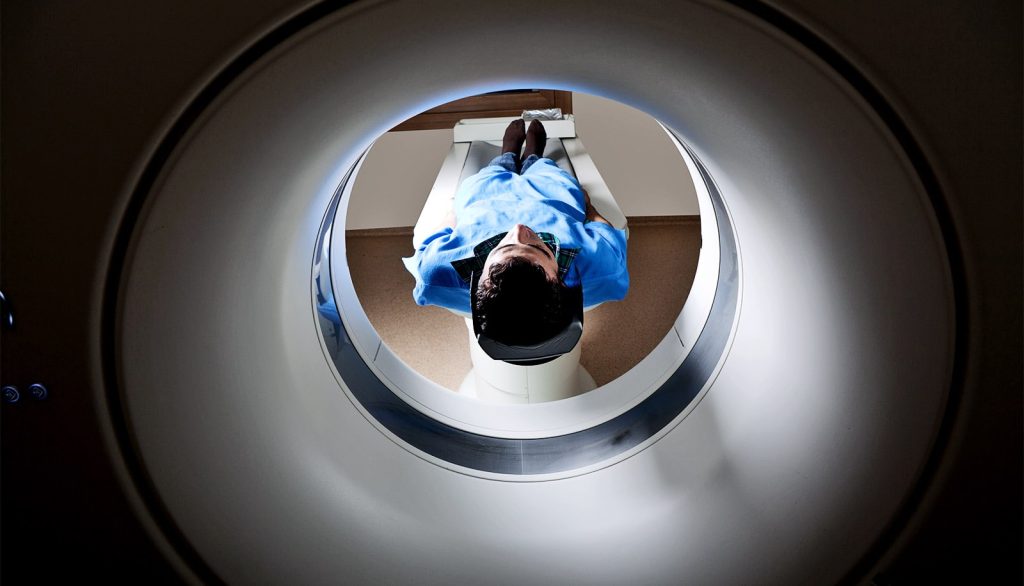
يشكل التنظير التألقي تقنية تصويرية متقدمة تعتمد على استخدام الأشعة السينية X-Rays لتوليد سلسلة مستمرة من الصور التي تعرض كمقطع فيديو، وتستخدم هذه التقنية على نطاق واسع في أقسام الطوارئ وغرف العمليات وفي عيادات الأشعة التشخيصية؛ إذ تمكن الجراحين والأطباء من مراقبة حركة الأعضاء والهياكل الداخلية أثناء إجراء العمليات أو أثناء إجراء الفحوصات التشخيصية، ويمكننا القول بأن الاعتماد المتزايد على التنظير التألقي يعكس مدى أهميته في تقديم رؤى دقيقة وفورية للحالات الطبية المختلفة.
المبادئ الأساسية للتنظير التألقي
بات التنظير التألقي يستخدم على نطاق واسع في مختلف التخصصات الطبية، مسهمًا في تحسين جودة الرعاية الصحية، ولفهم هذه التقنية بشكل أعمق من المهم التطرق إلى المبادئ الأساسية التي يقوم عليها تقنية التنظير التألق، والتي تشكل الأساس العلمي والتقني لعمله.
آلية عمل الأشعة السينية
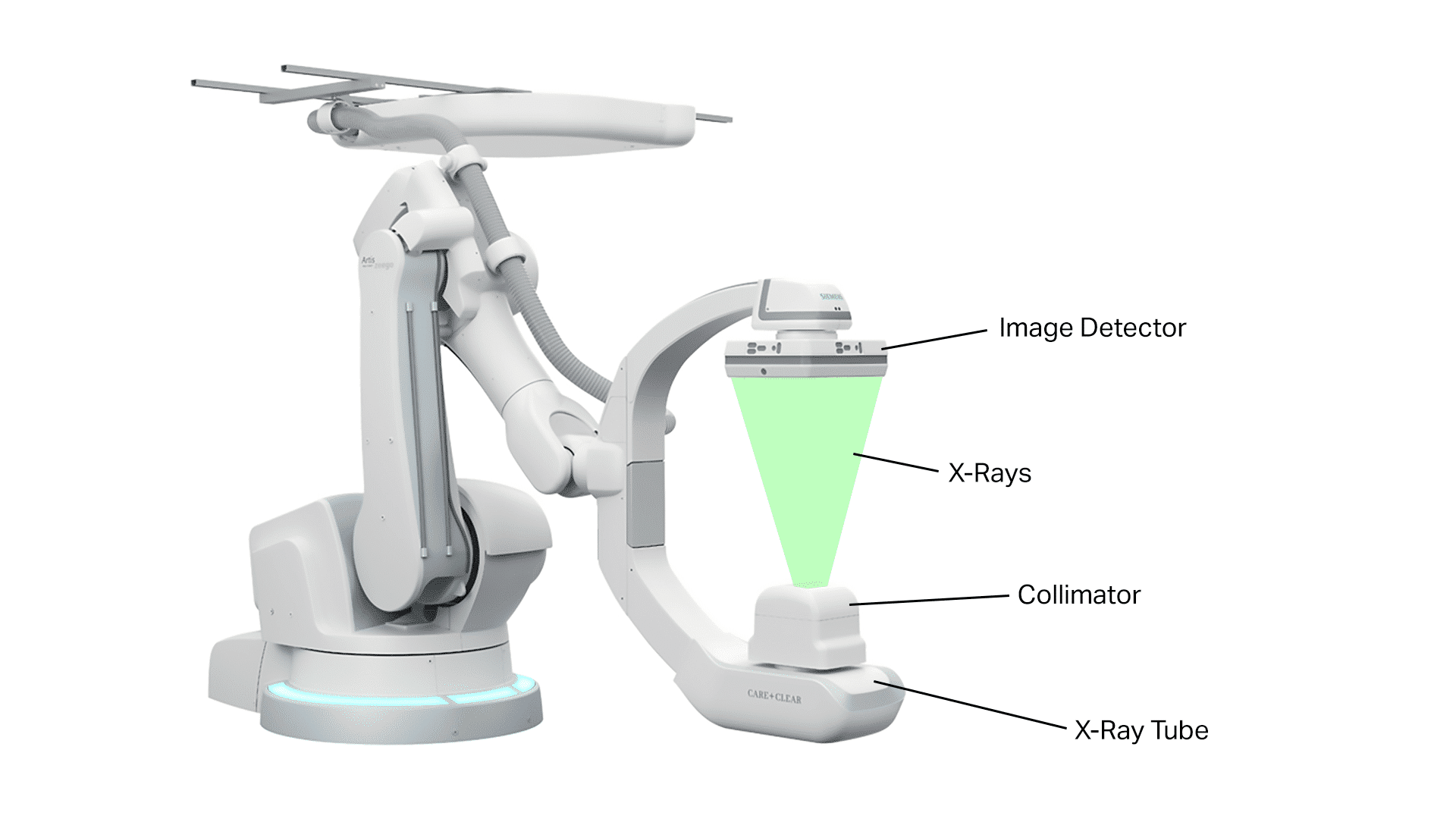
يعتمد التنظير التألقي على نفس المبادئ التي يقوم عليها التصوير بالأشعة السينية X-rays التقليدية، إلا أنه يتميز بقدرته على إنتاج صور متتالية في الوقت الفعلي مثل تكوين الفيديو الذي يكون عبارة عن صور ثابتة متتالية، حيث تبدأ العملية بتوليد الأشعة السينية من خلال أنبوب خاص؛ حيث يُطبّق جهد كهربائي عالي على الأنبوب، مما يؤدي إلى تسريع الإلكترونات نحو هدف معدني غالباً ما يكون من التنجستن -عنصر كيميائي- عند اصطدام الإلكترونات بالهدف، ويتم إصدار أشعة سينية توجه نحو الجزء المطلوب فحصه داخل الجسم.
تكثيف الصورة
يأتي دور جهاز تكثيف الصورة في التنظير التألقي لتعزيز وضوح التفاصيل الداخلية، حيث يقوم هذا الجهاز بتضخيم الإشارات الناتجة عن الأشعة السينية المارة عبر الجسم، مما يؤدي إلى إنتاج صورة مشرقة وواضحة، وقد شهدت هذه التقنية تطوراً ملحوظاً حيث تم استبدال أنظمة تكثيف الصور التقليدية بأجهزة الكشف ذات الألواح المسطحة، والتي تتيح الحصول على صور عالية الجودة مع تقليل جرعات الإشعاع.
التطبيقات المتنوعة للتنظير التألقي
يمتد استخدام التنظير التألقي ليشمل مجموعة واسعة من التطبيقات الطبية سواء في التشخيص أو في الإجراءات التدخلية، ويتميز هذا النظام بمرونته العالية وقدرته على توفير صور متحركة تتيح للأطباء متابعة التغيرات الفسيولوجية بشكل فوري.
التطبيقات التشخيصية
يستخدم التنظير التألقي في العديد من الإجراءات التشخيصية المهمة، منها:
- دراسة الجهاز الهضمي: يستعمل التنظير التألقي لتقييم مسارات الجهاز الهضمي مثل: المريء والمعدة والأمعاء، حيث تجرى دراسات الباريوم على البلع الباريومي والتنظير الباريومي للقولون لتقييم تشوهات أو اضطرابات الحركة.
- تشخيص الجهاز العصبي والعضلي: تستخدم التقنية في التصوير التشخيصي للعمود الفقري، وخاصةً في دراسات الفحص الشعاعي للعمود الفقري (الميولوجرافي) والتي تساعد في تقييم حالة النخاع الشوكي.
- تقييم المفاصل: عند الفحص المتعلق بمشاكل المفاصل، يستخدم التنظير التألقي كذلك في دراسات المفاصل (الأرثروغرافيا) لتقييم التشوهات أو الإصابات.
التطبيقات التدخلية
يبرز أيضًا التنظير التألقي كأحد الأعمدة الفقرية بمجال الهندسة الطبية في الإجراءات التدخلية بفضل قدرته على توفير رؤية حية أثناء الإجراء، مما يساهم في:
- توجيه الإجراءات الجراحية: يستخدم التنظير لتوجيه عملية إدخال القسطرة في الإجراءات القلبية مثل قسطرة الشرايين التاجية، مما يساهم في تحديد الموقع الدقيق للقسطرة وتقليل مخاطر الأخطاء.
- العلاجات التدخلية: يستعين به في إجراءات التدخل العلاجي مثل تركيب الدعامات، وتثبيت العظام في جراحات الكسور، وإدخال الأجهزة الطبية الدقيقة.
- الإجراءات طفيفة التوغل: تساعد التقنية في إجراء عمليات تدخلية صغيرة تتطلب فتحات جراحية دقيقة أو بدون جراحة تقريبا، مما يقلل من معاناة المريض ويعزز سرعة التعافي.
فوائد التنظير التألقي في الممارسة الطبية
يعتبر التنظير التألقي تقنية رائدة في تحسين جودة الرعاية الطبية لعدة أسباب رئيسية:
1) تشخيص محسن ودقيق
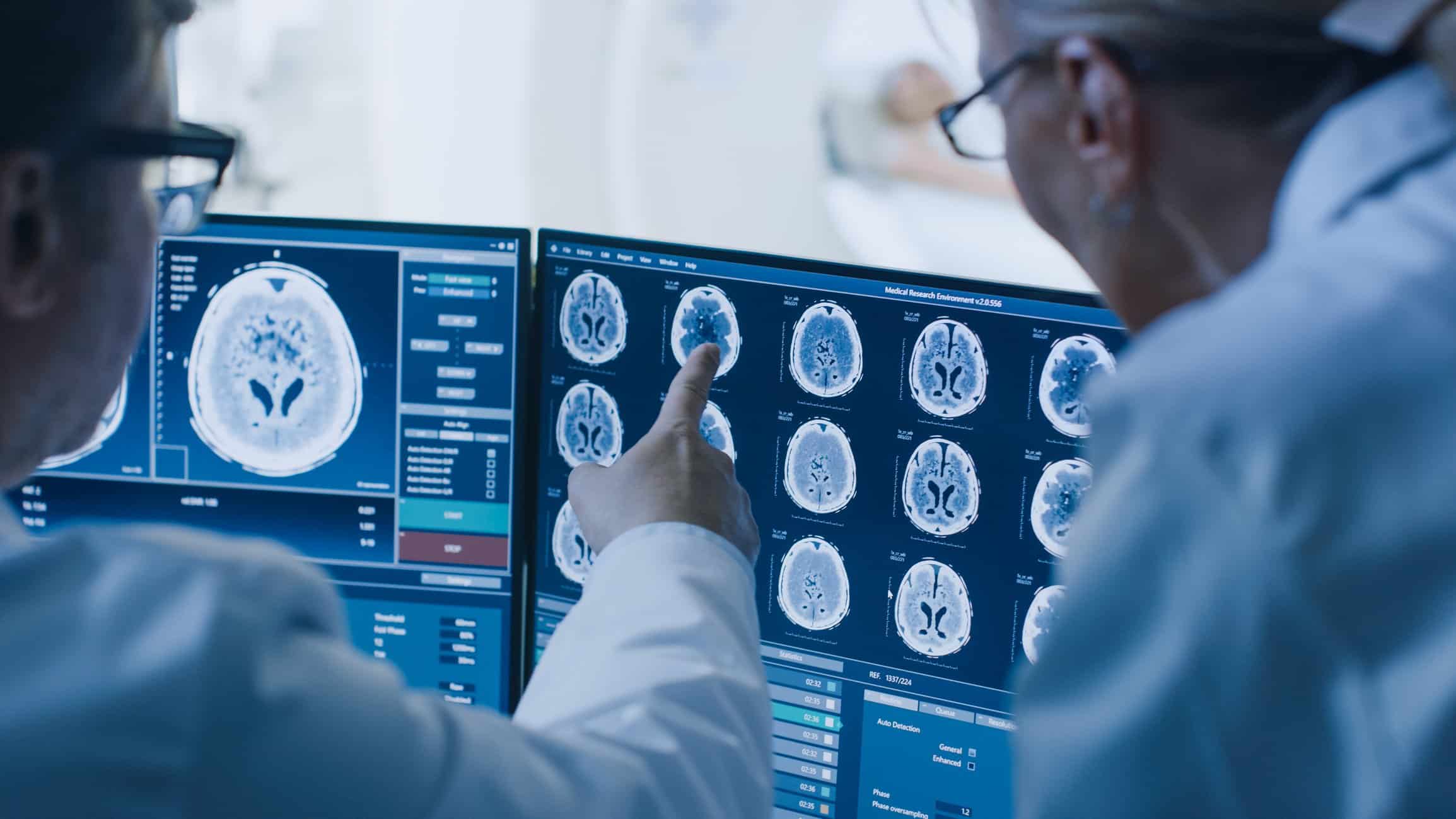
يوفر التنظير التألقي صوراً ديناميكية تكشف عن الوظائف الحركية للأعضاء الداخلية مثل حركة الحجاب الحاجز والأمعاء وتدفق الدم عبر الأوعية الدموية، تساعد هذه القدرة على الكشف عن الحالات المرضية مبكراً، حيث إن الصور المتحركة يمكن أن تكشف عن تغيرات وظيفية قد لا تظهر في الصور الثابتة التقليدية.

2) دقة عالية في الإجراءات التدخلية
من خلال عرض صور حية خلال الإجراءات الطبية، يمكن للأطباء التحكم بشكل دقيق في تحريك الأدوات الطبية داخل الجسم، ويساهم ذلك في تقليل احتمالية حدوث مضاعفات جراحية، كما يُحسّن من فرص نجاح الإجراءات مثل تركيب الدعامات وتثبيت الكسور.
3) تقليل التوغل الجراحي
يتيح كذلك التنظير التألقي إجراء العديد من العمليات بطرق طفيفة التوغل، مما يقلل الحاجة للعمليات الجراحية الكبرى، حيث تعد الإجراءات الطفيفة التوغل أقل ألماً وأسرع شفاءً، كما تقلل من مخاطر العدوى بعد العملية وهو ما يعتبر نقطة تحول في مجال الطب الحديث.
المخاطر والاعتبارات الأمنية في التنظير التألقي
على الرغم من الفوائد الكبيرة التي يقدمها التنظير التألقي، إلا أن هناك بعض المخاطر المرتبطة باستخدامه يجب أخذها بعين الاعتبار.
أولاً: التعرض للإشعاع:
يعد التعرض للإشعاع من المخاوف الرئيسية عند استخدام التنظير، إذ إن الإجراءات التي تستغرق وقتاً طويلاً قد تزيد من كمية الإشعاع التي يتعرض لها المريض، ومن الجدير بالذكر أن درجة التعرض تعتمد على مدة الإجراء والمنطقة المفحوصة، ولذلك تم تطوير تقنيات مثل: التنظير التألقي النبضي وخوارزميات تقليل الجرعات للمساعدة في تقليل المخاطر.
ثانيًا: تفاعلات الوسط المتباين:
غالباً ما يستخدم وسط متباين أثناء إجراء التنظير لتعزيز رؤية الهياكل الداخلية، إلا أن بعض المرضى قد يظهرون حساسية تجاه هذه المواد، مما يؤدي إلى ظهور أعراض تتراوح بين طفح جلدي خفيف إلى ردود فعل تحسسية شديدة، ولكن يتم التعامل مع هذه الحالات من خلال إجراء فحوصات مسبقة واستخدام الأدوية الطارئة عند الحاجة.
ثالثًا: التعرض المهني للإشعاع:
تتعرض الكوادر الطبية التي تجرى لها عمليات التنظير التألقي بشكل متكرر للإشعاع، ما يتطلب اتخاذ بعض الإجراءات الوقائية الصارمة مثل ارتداء معدات الحماية الشخصية (كالأطواق الرصاصية ودرع الغدة الدرقية)، بالإضافة إلى ذلك يتم مراقبة مستويات الإشعاع بانتظام لضمان سلامة الأطباء و العاملين من أجل تفادي المخاطر المحتملة.
التطورات الحديثة في تقنيات التنظير التألقي
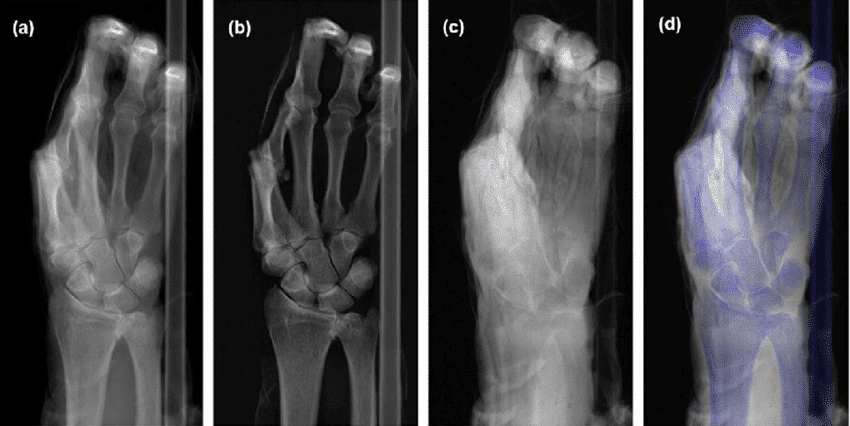
شهد مجال التنظير التألقي تقدماً كبيراً خلال السنوات الأخيرة، ما أدى إلى تحسين جودة الصور وتقليل المخاطر المرتبطة بالإشعاع، حيث استبدلت تقنية التنظير الرقمي الأنظمة التقليدية باستخدام كواشف الألواح المسطحة، ما أدى إلى تحسين جودة الصورة وتقليل الجرعات الإشعاعية، ويوفر النظام الرقمي صوراً بدقة عالية ويسمح بإجراء تعديلات ما بعد التصوير لتحسين التشخيص، كما يسهل مشاركة الصور بين الفرق الطبية للتشاور واتخاذ القرارات السريعة.
كذلك يتم حاليًا دمج التصوير المقطعي المخروطي (CBCT) مع التنظير التألقي لتوفير صور ثلاثية الأبعاد مفصلة للحالات التشريحية المعقدة، وتستخدم هذه التقنية على نطاق واسع في طب الأسنان وجراحات العظام والإجراءات التدخلية التي تتطلب تحديد الموقع بدقة متناهية.
بالإضافة إلى أن هذا الجمع بين هذه التقنية وتقنيات التصوير الأخرى مثل الموجات فوق الصوتية أو التصوير بالرنين المغناطيسي أدى إلى تطوير أنظمة تصوير هجينة تقدم معلومات تشريحية ووظيفية متكاملة، تساعد هذه الأنظمة في تحسين دقة التشخيص وتوجيه الإجراءات التدخلية بشكل أكثر فعالية، لا سيما في حالات الأورام والعلاجات التداخلية في مجال الأورام.
مستقبل تقنية التنظير التألقي
يعد مستقبل التنظير التألقي واعداً بفضل الأبحاث والتطورات التكنولوجية المستمرة التي تهدف إلى تحسين كفاءة الإجراءات وتقليل المخاطر المرتبطة بالإشعاع.
دمج الذكاء الاصطناعي
من المتوقع أن يلعب الذكاء الاصطناعي دوراً محورياً في تطوير التنظير التألقي، إذ يمكن لخوارزميات الذكاء الاصطناعي تحليل الصور في الوقت الحقيقي واكتشاف الشذوذات التي قد تمر دون ملاحظة الطبيب، كما ستساهم تقنيات الذكاء الاصطناعي في تحسين آليات تقليل جرعات الإشعاع مما يزيد من سلامة المرضى والعاملين في المجال الطبي.
التنظير التألقي المحمول
تعمل الشركات والمراكز البحثية حالياً على تطوير وحدات التنظير المحمولة التي يمكن نقلها بسهولة إلى أقسام الطوارئ أو حتى إلى المناطق النائية، ستتيح هذه الوحدات إجراء الفحوصات والعلاجات بصورة سريعة وفعالة في المواقع التي تفتقر للبنية التحتية الطبية المتطورة، مما يساهم في تحسين الوصول إلى الخدمات الصحية الطارئة.
البحث عن بدائل خالية من الإشعاع
يشهد العالم جهوداً بحثية مكثفة لإيجاد تقنيات تصويرية بديلة تعتمد على تقنيات غير أيونية مثل: تصوير التمايز البصري (OCT) وتقنيات التصوير الضوئي الصوتي، ورغم أن هذه البدائل لا تزال في مراحلها التجريبية إلا أنها تحمل وعوداً كبيرة بتقليل المخاطر المرتبطة بالإشعاع المستخدم في التنظير التألقي، مما قد يحدث ثورة في مستقبل التصوير الطبي.
ختاماً، نحن نعيش عصرًا تحول فيه التقنيات الحديثة مثل التنظير التألقي المجردات العلمية إلى قصص نجاح تنقذ الأرواح، لكن وراء كل صورة متألقة تشخص مرضًا أو توجه جراحة دقيقة يقف مهنيون مدربون بتميز، هنا حيث يبدأ دور مركز HSI لتدريبات الرعاية الصحية والاستشارات الطبية. الفرصة الآن بين يديك انضم إلى مركز HSI حيث لا نعلمك كيف تتابع التطورات الطبية بل ندربك على قيادتها، لأن التاريخ الطبي لا يكتب بالأجهزة وحدها، بل بأيدي من يتقنون لغتها فهل أنت مستعد لأن تكون كاتب سطوره التالية؟!